Table of Contents
Этот диагноз для большинства людей звучит как приговор. Многие знают, что сахарный диабет 1 типа — это пожизненное соблюдение диеты и полная зависимость от инсулина, инъекции которого нужно делать ежедневно. А ещё постоянно говорят о том, что данное заболевание вызывает огромное количество осложнений, начиная с кетоацидоза и заканчивая диабетической комой. Страх, растерянность и отчаяние — вот лишь немногие чувства, которые испытывают те, кто вышел от врача с таким диагнозом. Однако, несмотря на неутешительные прогнозы, люди научились жить с этим.
Что это такое
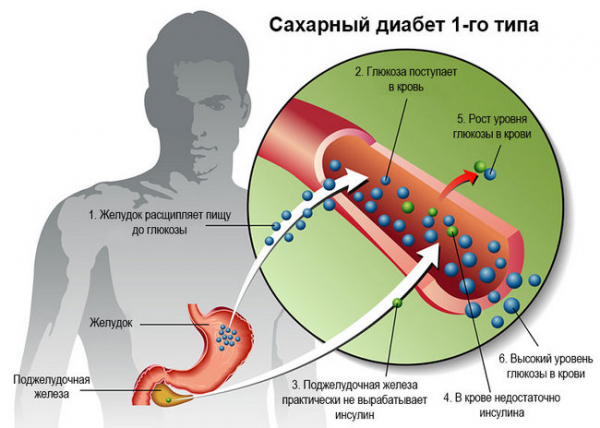
Говоря простым языком, первый тип сахарного диабета — это заболевание, для которого характерна высокая концентрация глюкозы в крови. В нормальном состоянии при отлаженном углеводном обмене после еды поджелудочная железа начинает продуцировать инсулин — особый гормон, который помогает сахару из крови попасть в клетки. Там он преобразуется в энергию, необходимую для жизнедеятельности.
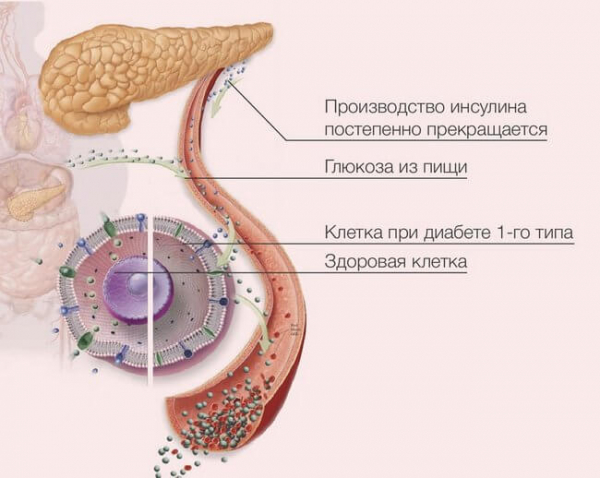
У больных людей по разным причинам наблюдается деструкция β-Клеток, отвечающих за синтез инсулина, которые находятся в эндокринных скоплениях в поджелудочной железе. Они постепенно разрушаются и не могут вырабатывать гормон в достаточных количествах. Мало того, с течением времени он вообще перестаёт продуцироваться. Соответственно, без него глюкоза не может попасть из кровотока в клетки. Результат — нехватка энергии и всевозможные осложнения в плане здоровья, так как запредельное количество сахара в крови негативно сказывается на функционировании большинства органов и систем.
Выход в такой ситуации один — получать инсулин извне, чтобы он транспортировал сахар из крови в клетки. Поэтому второе название данного типа диабета — инсулинозависимый.
Патология может быть врождённой. Часто диагностируется у детей и подростков, а также в возрасте до 30 лет. Однако, по последним данным, верхняя планка заболевания существенно выросла и составляет на сегодняшний день 40 лет.
Статистика
С одной стороны, статистика сахарного диабета данного типа может напугать кого угодно, факты достаточно удручающие. С другой, по сравнению с цифрами, касающимися СД II типа, она не так страшна.
Согласно последним статистическим данным:
- Мировая статистика: 38,6 млн людей страдают от этого заболевания.
- Статистика по России: 297 794 человека живут с таким диагнозом, из них 269 391 — взрослые, 18 551 — дети, 9 852 — подростки.
- 10% — такой процент составляет СД I типа от общего количества человек, болеющих сахарным диабетом (90% приходится на СД II типа).
- 10% — такой риск заболеть есть у тех, чьи родители живут с данным диагнозом.
- 50% — такова вероятность у однояйцевых близнецов, что они оба будут страдать сахарным диабетом I типа.
- 90 000 — столько ампутаций конечностей проводится ежегодно по причине осложнений после СД I типа.
- По сравнению со среднестатистической продолжительность жизни снижается примерно на 10 лет.
Согласно статистике, количество людей, страдающих инсулинозависимым диабетом, ежегодно растёт. Актуальность проблемы заставляет учёных тщательнее искать лекарство для лечения заболевания.
О названии. Сахарный диабет первого типа медики называют ювенильным, так как он часто диагностируется в детском и юношеском возрасте.
Классификация
Аутоиммунный
Аутоиммунный сахарный диабет первого типа называется так потому, что отражает основной патогенез заболевания: иммунная система организма запускает выработку антител, уничтожающих β-Клетки, которые находятся в эндокринных скоплениях в поджелудочной железе. Проявляет себя в двух формах:
- Классическая — клиническая картина, типичная для СД I типа.
- Латентная — начало легко спутать с СД II типа.
Этот подтип заболевания диагностируется чаще всего и исследован лучше.
Идиопатический
Не обнаруживает в организме воспалительного процесса и антител, хотя клиническая картина в точности, как и у аутоиммунного подтипа. Проявляет себя в двух формах:
- Фульминантная — стремительное течение, практически мгновенная гибель β-Клеток по непонятным причинам.
- Индолатентная — более мягкое течение, когда развитие заболевания растягивается на несколько лет.
Встречается крайне редко, чаще всего у азиатов и африканцев. Исследован мало.
С миру — по нитке. Настоящим «лицом» сахарного диабета 1 типа является американский актёр Аллен Уилфорд Бримли, которому поставили этот диагноз ещё в 1979 году. С тех пор он ведёт здоровый образ жизни и консультирует других больных, как жить с этим заболеванием.
Патогенез
Включает в себя 6 стадий развития:
- Генетическая предрасположенность, связанная с лейкоцитарными антигенами.
- Пусковой момент. Начальная стадия разрушения β-Клеток поджелудочной под влиянием различных факторов. Запускаются иммунные процессы. Намечается выработка антител. Секреция инсулина пока в норме.
- Активация аутоиммунного инсулита (скопление лимфоцитов в поджелудочной). Запускается выработка антител, β-Клеток и инсулина становится меньше.
- Снижение секреции инсулина. Повышение сахара, особенно натощак и в состоянии стресса.
- Клиническая манифестация. Деструкция более 90% β-Клеток. Резкое снижение выработки инсулина.
- Полное разрушение β-Клеток. Выработка инсулина прекращается.
Продолжительность последней фазы — до конца жизни. Без инсулиновых доз наступает диабетическая (гипергликемическая) кома, которая в особо тяжких случаях заканчивается летальным исходом.
Причины
Точные причины возникновения заболевания остаются до сих пор невыясненными. Поэтому этиология сахарного диабета 1-го типа является предметом многих современных исследований. Учёные лишь делают предположения, почему начинается деструкция β-Клеток:
- наследственность, причём риск, что заболевание передастся по отцовской линии, более высок, чем по материнской (6% против 2%);
- миграция со сменой климата;
- вирусы и инфекции: корь, эпидемический паротит, краснуха, цитомегаловирус, вирус Коксаки В, ветряная оспа;
- лекарственные препараты (антибиотики), различные химикаты (крысиный яд), химиотерапия;
- воспалительный процесс в островках поджелудочной;
- резкое снижение иммунитета;
- несбалансированный рацион питания с уклоном в сторону простых углеводов и неполезных жиров;
- избыточный вес, ожирение;
- постоянный стресс, чрезмерные эмоциональные потрясения.
Особенно нужно обратить внимание на те факторы риска, которые определяются образом жизни: питание, психоэмоциональное состояние, употребление медикаментов. Если наследственность и некоторые заболевания от человека не зависят, то внести изменения в рацион и распорядок дня под силу каждому.
Симптомы
Клиническая картина заболевания многогранна. Симптомы во многом зависят от длительности течения, степени компенсации, наличия осложнений, поэтому на разных стадиях могут проявлять себя по-разному.
Общие признаки:
- болевой синдром в области поджелудочной железы;
- вялое, слабое состояние, понижение работоспособности;
- гипергликемия;
- дисфункция поджелудочной железы;
- колебания в весе: или похудение, или ожирение;
- макроангиопатии: атеросклероз, диабетическая стопа;
- микроангиопатии: диабетическая ретинопатия (разрушение сосудов и сетчатки глаза), нейропатия (поражение нервных клеток и мелких кровеносных сосудов), нефропатия (нарушения в работе почек);
- повышенный аппетит;
- глюкозурия;
- полидипсия — сильная, неутолимая жажда;
- полиурия — увеличение суточного объёма выделяемой мочи;
- постоянная сухость во рту, разит ацетоном.
Помимо этого, может наблюдаться развитие сопутствующих патологий: фурункулёза, инфекций мочеполовых путей и других.
Симптомы у детей
От 0 до 2 лет:
- плохая прибавка в весе или её отсутствие;
- крахмалистые пятна на пелёнках;
- опрелости, от которых ничего не помогает;
- потничка, гнойнички, аллергические реакции;
- после мочи на гладкой поверхности остаются липкие пятна;
- частое мочеиспускание;
- рвота.
2-10 лет:
- тошнота вплоть до рвоты;
- похудение, при этом живот может быть большим;
- плохой аппетит;
- нездоровый метеоризм (слишком частый, неконтролируемый, с резким запахом, постоянный);
- вялое, сонливое состояние, хроническая усталость на протяжении всего дня, снижение работоспособности, ухудшение успеваемости в школе;
- временами наблюдается гипервозбуждение, неуправляемость, капризы;
- снижение иммунитета, частые инфекции.
У подростков:
- повышенный аппетит;
- боли в животе;
- непреодолимая тяга к сладкому;
- постоянная сухость во рту, разит ацетоном;
- похудение;
- кожные высыпания;
- ранки и повреждения на коже долго не заживают;
- тошнота вплоть до рвоты;
- невыносимая жажда;
- частые мочеиспускания, ночной энурез.
Симптомы у женщин
- Кольпит;
- зуд в области половых органов;
- молочница из-за изменения pH баланса во влагалище;
- гормональный сбой;
- снижение либидо;
- низкая температура тела;
- сбой менструального цикла;
- появление растительности на лице.
Симптомы у мужчин
- Проблемы с потенцией на фоне ангиопатии и нейропатии;
- эректильная дисфункция из-за выброса кетоновых (ацетоновых) тел в кровоток;
- потеря активности сперматозоидов — ухудшение качества семенной жидкости;
- зуд в паховой области;
- ночной энурез;
- грибковые поражения;
- невозможность выполнять тяжёлую физическую работу из-за постоянной утомляемости.
У мужчин симптоматика на начальных стадиях заболевания выражена неярко, они менее подвержены кетоацидозу, чем дети и женщины. Поэтому, если данный диагноз был поставлен после 25 лет, их зависимость от инсулина гораздо меньшая и возрастает только после 40.
На фоне этого многообразия симптоматики главными маркерами являются гипергликемия и дисфункция поджелудочной железы.
Диагностика

При выявлении сахарного диабета 1 типа большую роль играет дифференциальный диагноз — его отделение от других заболеваний, схожих по симптоматике:
- несахарного диабета (мочеизнурения);
- психогенной полидипсии (чрезмерной жажды);
- гиперпаратиреоза (фиброзно-кистозного остита);
- дисфункции почек.
В первую очередь в ходе беседы с пациентом выявляются такие симптомы, как полиурия и полидипсия. Затем проводится анализ крови на сахар, чтобы лабораторно подтвердить гипергликемию. Диагноз «сахарный диабет» ставится при следующих параметрах:
- количество глюкозы натощак в плазме крови ≥ 7,0 ммоль/л (если брать другую систему измерений, 126 мг/дл);
- количество глюкозы в плазме (анализ через пару часов после специфического медицинского теста на толерантность к глюкозе) ≥ 11,1 ммоль/л (или 200 мг/дл);
- уровень гликированного гемоглобина (в анализах обозначается как HbA1c) > 6,5%.
И только после этого уточняется нозологическая форма — 1 или 2 тип. Для этого определяют уровень С-пептида на голодный желудок и после еды:
- уровень С-пептида ≥ 1,89 нг/мл (0,63 ммоль/л) — симптом СД 2 типа, инсулиннезависимого;
- концентрация С-пептида ≤ 0,78 нг/мл (0,26 ммоль/л) — признак СД 1 типа, инсулинозависимого.
Последний этап — анализ крови на уровень концентрации антител. При сахарном диабете 1 типа показатели получаются следующими:
- концентрация антител ICA (вырабатываются по отношению к β-клеткам) — примерно 60-90%;
- GAD-autoantibodies — 22-81%;
- Insulin Autoantibodies (синтезируются в ответ на выработку инсулина) — 16-69%.
Лечение
Терапевтическое лечение предполагает:
- снятие основного симптомокомплекса;
- облегчение самочувствия;
- компенсацию углеводного обмена, улучшение метаболических процессов;
- минимизацию осложнений;
- повышение качества и уровня жизни.
Инсулинотерапия
Пожизненная инсулинотерапия сахарного диабета 1 типа обеспечивает больного необходимой дозой гормона, который снижает уровень глюкозы в крови и обеспечивает нормализацию самочувствия. Задача этого метода лечения — восстановить нарушенный углеводный обмен, что позволяет предотвратить гипергликемию и прочие нежелательные последствия. Среднесуточную дозу высчитывает врач для каждого пациента отдельно, так как она должна быть максимально приближена к физиологической секреции.
Основное лекарство — инсулины короткого и длительного действия. Примерная схема распределения дозировки инсулина в течение дня (все они вводятся непосредственно перед едой):
- утром — 35%;
- в обед — 25%;
- вечером — 30%;
- перед сном — 10%.
Способы введения:
- инсулиновый шприц;
- шприц-ручка;
- помпа-дозатор.
В России все перешли на шприцы-ручки, которые более удобны, чем инсулиновые шприцы, и не вызывают дискомфорта. На Западе большое распространение получила помпа. Она обеспечивает более точный аналог естественной секреции гормона инсулина, постоянный контроль гликемии, автоматическое введение лекарства.
Экспериментальные, новые методы лечения
В 90-е годы XX века стали активно проводить исследования, можно ли вылечить сахарный диабет 1 типа с помощью ДНК-вакцины на основе нуклеиновых кислот (препарат называется BHT-3021) — продукта генной инженерии.
На данный момент есть результаты только первого этапа исследований. В нём принимало участие 80 человек старше 18 лет. В течение 3 месяцев половине испытуемых кололи инъекции данного препарата, второй половине — обычные витамины, но говорили, что это лекарство от диабета (эффект плацебо). Результаты: в первой группе — стабильное и 100%-ное повышение концентрации С-пептидов в крови. Во второй анализы не показали никаких изменений.
Медикаментозные препараты
Для улучшения самочувствия и устранения симптомов могут быть назначены дополнительные лекарства — таблетки или инъекции. В частности, для нормализации работы поджелудочной железы могут прописать Цитохром, Актовегин, Креон, Апротинин или Фестал. Иногда проводится иммуномодулирующая терапия, в этом случае нужно пропить витамины. Сейчас выпускаются комплексы специально для диабетиков:
- Алфавит Диабет;
- Wörwag Pharma;
- Доппельгерц Актив;
- Компливит Диабет.
Медики в своей профессиональной речи вместо слова «лечение» в отношении сахарного диабета употребляют термин «компенсация». Компенсировать СД I типа — значит держать под контролем уровень глюкозы в крови, улучшить самочувствие и минимизировать риск развития осложнений.

Витаминные комплексы для диабетиков
К сожалению, на сегодняшний день нет метода, который бы позволил вылечить сахарный диабет 1 типа навсегда. Есть альтернативные, часто экстремальные способы (например, длительное лечебное голодание), но их эффективность научно не доказана.
Питание
Важную роль в лечении играет особая диета. В ней главное — правильно распределить соотношение БЖУ в рационе, питаться строго по графику (6 раз в день) и правильно выбирать углеводы.
Примерное распределение БЖУ:
- 50% — простые углеводы с низким ГИ;
- 30% — полезные жиры;
- 20% — белки.
Среднесуточная калорийность не должна быть ниже 2 000 ккал. Диетотерапия позволяет контролировать уровень глюкозы в крови и уменьшить риски возможных осложнений.
Продукты
Основа (60%) рациона:
- курица, телятина, говядина (обязательно съедать по 200 г ежедневно);
- нежирная рыба;
- яйца;
- грибы;
- огурцы, кабачки, баклажаны, редис, редька, сладкий перец, томаты;
- листовой салат, шпинат, укроп, сельдерей, петрушка и прочая зелень;
- минеральная вода.
Сахароснижающие продукты:
- земляная груша (топинамбур), белокочанная капуста;
- цитрусовые;
- отвары из трав, напитки из цикория;
- чеснок, лук;
- орехи и семена.
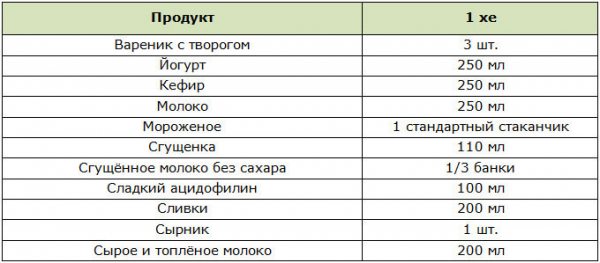
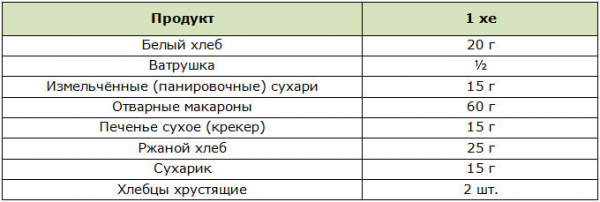
Хлебные единицы
В питании диабетиков одним из важных понятий является хлебная или углеводная единица (сокращённо — ХЕ).
1 ХЕ = 10 г углеводной пищи без клетчатки.
1 ХЕ = 13 г углеводной пищи с клетчаткой.
1 ХЕ = 20 г ржаного хлеба.
Правильный расчёт количества ХЕ в питании диабетиков улучшает компенсацию нарушений углеводного обмена.
Рекомендуемая норма ХЕ в день для диабетиков:
- дети до 5 лет — 13 ХЕ;
- дети 6-9 лет — 15;
- мальчики 10-15 лет — 20;
- девочки 10-15 лет — 17;
- юноши 16-18 лет — 21;
- девушки 16-18 лет — 18;
- старше 18 лет — 22.
Исходя из этих норм, можно определить, какие продукты можно есть, а какие — лишь в ограниченных количествах. Например:
- мёд: 1 ч. л. = 0,47 ХЕ;
- сахарный песок: 1 ч. л. = 0,41;
- тыква, помидоры: 100 г = 0,33;
- огурцы: 100 г = 0,17;
- картофель фри: 100 г = 2,42;
- фейхоа: 100 г = 0,8;
- горький шоколад: 100 г = 3,9.
Таблицы ХЕ
Молочные продукты
Хлеб
Крупы
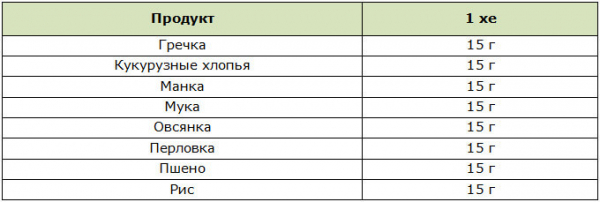
Ягоды и фрукты
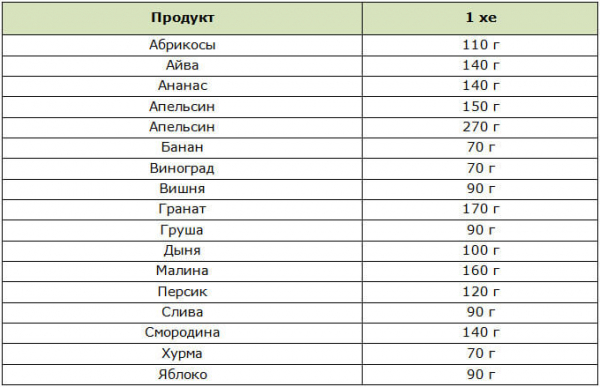
Овощи
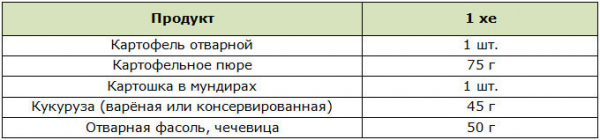
Сладости
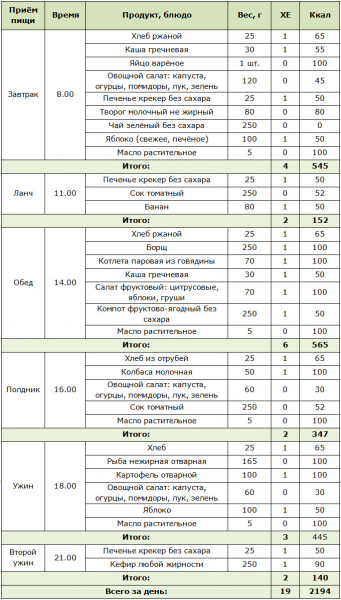
Примерное меню на 1 день
Рецепты
Количество хлебных единиц и калорийность указаны из расчёта на 100 г предлагаемого блюда.
Яйца с беконом и зеленью (0,5 ХЕ, 581 ккал)
На горячей сковороде без масла обжарить на среднем огне 50 г бекона. Разбить туда же 2 яйца (категория С0). На отдельной сковороде в 5 г топлёного масла обжарить 120 г шампиньонов, 25 г шпината, 1 зубчик чеснока. На тарелку выложить яйца с беконом, отдельной горкой — обжаренные овощи, отдельно — ломтики 75 г авокадо. Присыпать всё это 5 г кунжута.
Таратор (0,8 ХЕ, 213 ккал)
80 г натурального йогурта взбить до воздушной консистенции. 100 г огурцов натереть на тёрке. Раздавить 1 зубчик чеснока. Измельчить 10 г свежего укропа и 10 г грецкого ореха. Смешать все ингредиенты. Долить при необходимости воды до нужной консистенции. Поставить охлаждаться в холодильник. Перед употреблением добавить 5 мл оливкового масла.
Овощной салат с булгуром (0,8 ХЕ, 92 ккал)
100 г булгура залить 200 мл горячей воды, накрыть крышкой, утеплить полотенцем, оставить на 10 минут, откинуть на дуршлаг. Измельчить 10 г свежей петрушки. 100 г сыра фета пустить на тёрку. Нарезать кубиками 200 г огурцов, по 100 г томатов и сладкого перца. Смешать. Соль, перец по вкусу. Перед употреблением оставить салат настаиваться на 10 минут.
Есть мнение, что сахарный диабет 1 типа можно вылечить только длительным голоданием. Однако официальная медицина и диетотерапия не признают данный способ эффективным и предупреждают о возможных осложнениях вплоть до летального исхода. Согласно клиническим рекомендациям, диабетики должны регулярно получать пищу во избежание кетоацидоза и комы.
Рекомендации
В 2017 году вышли обновлённые клинические рекомендации (это уже 8 выпуск Министерства Здравоохранения РФ). Они предназначены для врачей, ведущих пациентов с таким заболеванием, и включают в себя перечни специфических диагностических методик и методов лечения.
Что касается самих пациентов, которые столкнулись с таким диагнозом и на первых порах находятся в полной растерянности, как жить дальше с таким диагнозом, все рекомендации они должны получить от своего врача. Они сводятся к следующим моментам:
- Несколько раз в день отслеживать концентрацию сахара в крови (для этого нужно приобрести глюкометр).
- Всегда носить с собой кусочек сахара, если возникнет риск гипогликемии.
- Регулярно колоть инсулин в тех дозировках, которые назначил врач.
- Избегать стрессовых ситуаций.
- Не нарушать режим и рекомендованный рацион питания. Контролировать аппетит.
- Выпивать не более 2 литров обычной воды в день, несмотря на неутолимую жажду.
- Регулярно проходить медицинские осмотры. При первых же недомоганиях обращаться к врачу.
- Организовать правильный режим сна.
Особую роль в компенсации играет физическая нагрузка. Что нужно знать:
- перед тренировкой обязательно определить уровень сахара;
- можно приступать к занятию, если он не < 5 ммоль/л (может начаться гипогликемия) и не > 13 ммоль/л (начнётся кетоацидоз);
- перед тренировкой съесть 1-2 ХЕ;
- не заниматься больше 1 часа;
- тренировки должны быть умеренными;
- отказаться от занятий при плохом самочувствии.
Специалисты советуют при таком диагнозе заменить серьёзные тренировки двигательной активностью: пешими прогулками, плаванием, утренней зарядкой, дыхательными гимнастиками.
Осложнения
- Гиперосмолярная (гипергликемическая, неацидотическая, некетонемическая) кома — на фоне серьёзных метаболических нарушений;
- гипогликемическая кома — из-за передозировки инсулина;
- гломерулонефрит, дисфункция почек;
- артропатия — заболевания суставов;
- катаракта, ретинопатия;
- кетоацидоз — запредельное повышение сахара в крови, требует немедленной госпитализации больного, нередко заканчивается диабетической кетоацидотической комой, 50% случаев которой приводит к летальному исходу;
- полиневриты, парезы, параличи;
- тромбозы, атеросклероз;
- энцефалопатия, эмоциональная лабильность, затяжное депрессивное состояние, интоксикация ЦНС.
Профилактика
- Избегать инфекционных и вирусных заболеваний. Своевременно проставлять все профилактические прививки.
- Стараться не переезжать на новое место жительства с резкой сменой климата.
- С осторожностью принимать мощные лекарства, особенно антибиотики.
- При любых проблемах с поджелудочной проходить обследование и пролечиваться.
- Всеми известными способами укреплять иммунитет.
- Правильно питаться.
- Следить за весом, не допускать ожирения.
- Избегать стрессов.
- Быть активными, стараться придерживаться здорового образа жизни.
Сахарный диабет 1 типа — не приговор. Этот диагноз не означает, что отныне придётся изолироваться от общества, сидеть постоянно на уколах и отказаться от радостей жизни. Благоприятный прогноз на будущее в ваших руках. При соблюдении всех клинических рекомендаций можно избежать осложнений и наслаждаться каждым днём своего существования.
Читайте также: Как похудеть при сахарном диабете




