Гидраденит – гнойно-воспалительный процесс, возникающий при закупорке апокриновых потовых желез.
Так как функционирование потовых желез с возрастом снижается, заболевание встречается у подростков (в период полового созревания) и у взрослых людей до 45-50 лет (чаще всего у женщин).
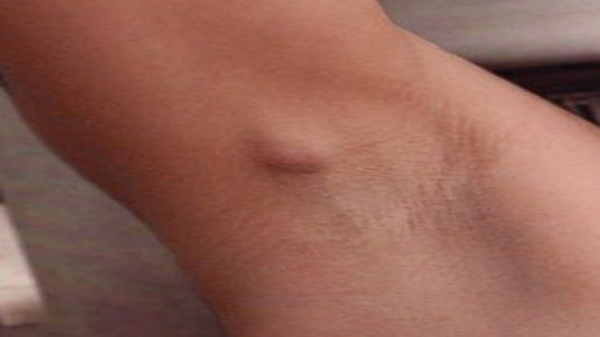
Основной зоной поражения являются: подмышечные впадины, редко – паховые складки, мошонка, большие половые губы, зона в районе сосков. Очаг заболевания располагается под мышками с одной или двух сторон, иногда воспаление может захватывать всю подмышечную область.
Международный классификатор болезни
В общероссийской статистике для отслеживания количества заболеваемости используется международная система классификации. Согласно которой гидраденит относится к XII классу «Болезни кожи и подкожной клетчатки» и входит в группу L73 (Другие болезни волосяных фолликулов). Гидраденит код по МКБ-10 L73.2 (Гидраденит гнойный).
Факторы возникновения
Развитие заболевания происходит постепенно. В результате проникновения через выводящие протоки или лимфатические пути бактерий (стафилококков, стрептококков) возникает воспалительный процесс, приводящий к нарывам.
Причины:
- нарушение целостности кожного покрова;
- генетические изменения потовых желез;
- нарушение правил личной гигиены;
- ослабление защитных функций организма;
- кожные дерматиты;
- присоединение вторичных бактериальных инфекций;
- гормональные сбои в организме;
- увеличение потоотделения;
- эндокринные нарушения;
- превышение допустимой массы тела.
Применение некоторых косметических средств (от пота, для депиляции) также входит в факторы риска, которые могут привести к закупорке потовых желез с последующим образованием нагноения.
Клинические проявления
Начало заболевания характеризуется нестерпимым кожным зудом на месте поражения, появлением подкожного уплотнения. При надавливании на него присутствуют незначительные болезненные ощущения.
Стадия развития гидраденита составляет 2 недели. По мере созревания образование значительно увеличивается в размерах (до грецкого ореха), приобретает багровый цвет, становится болезненным. Узлы имеют вытянутую форму, отсюда и название «сучье вымя».
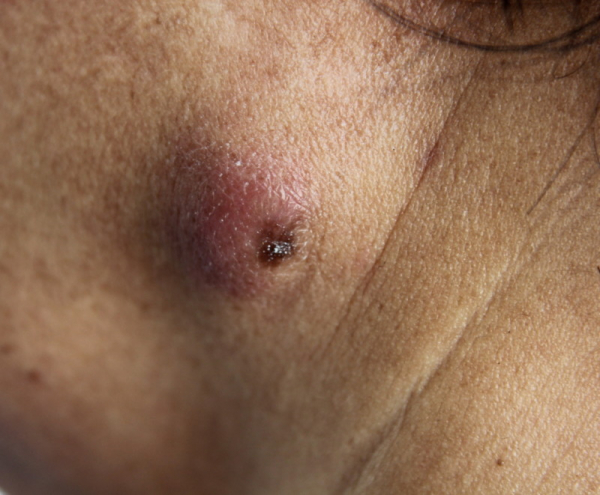
Гидраденит характеризуется отсутствием гнойного стержня. При набухании инфильтрата (уплотнения) происходит его размягчение, приводящее к самопроизвольному выбросу гнойного содержимого из свищевого хода. Впоследствии на месте прорыва образуется втянутый рубец.
Из-за стремительного размножения бактерий инфекция может распространяться на соседние железы, что провоцирует появление новых уплотнений (возможны многократные рецидивы).
Признаки заболевания:
- возникновение кожного зуда;
- появление и разрастание уплотнений;
- сильные болевые ощущения при движении;
- изменение цвета кожи в области поражения, отечности тканей;
- повышение температуры;
- ухудшение общего самочувствия;
- отхождение гнойного содержимого;
- образование рубца на месте прорыва;
- поражение соседних участков.
Гнойные узлы причиняют боль во время движения, поэтому человек стремится ограничить двигательную активность, что приводит к нервному срыву и нарушению привычного уклада жизни.
Дифференциальная диагностика
Для выявления возможных причин возникновения гнойников и определения типа заболевания проводят диагностические мероприятия.
В них включают:
- опрос и осмотр пациента;
- сдачу анализа крови;
- бактериологическое исследование отделяемого (для определения фармакологической группы антибиотика);
- обследование иммунной системы (при рецидивирующем течении).
Проведение своевременной диагностики позволяет идентифицировать заболевание и назначить необходимое лечение.
Схема лечения гидраденита
Терапия гнойного воспаления должна проводиться под наблюдением врачей с включением комплексного лечения, лекарственными препаратами и медицинскими средствами:
- Наиболее эффективным методом является использование антибиотиков курсом 7-10 дней.
- В целях исключения распространения инфекции рекомендуется протирание кожи вокруг инфицированной зоны спиртовыми растворами.
- В начале заболевания используется сухое прогревание, ультрафиолетовое и солнечное облучение пораженной зоны.
- В качестве дополнительного лечения разрешается применение народных средств (в виде травяных настоек и примочек).
- Для повышения иммунных сил организма применяются препараты, изготовленные на основе эхинацеи пурпурной.
- Чтобы улучшить отхождение гноя используется Ихтиоловая мазь или линимент Вишневского.
- После вывода гноя, для лучшего заживления раны, назначают антибактериальные мази: Левомеколь, Синтомициновая, Эритромициновая.
- При неэффективности лечения медикаментами применяется хирургическое вмешательство.
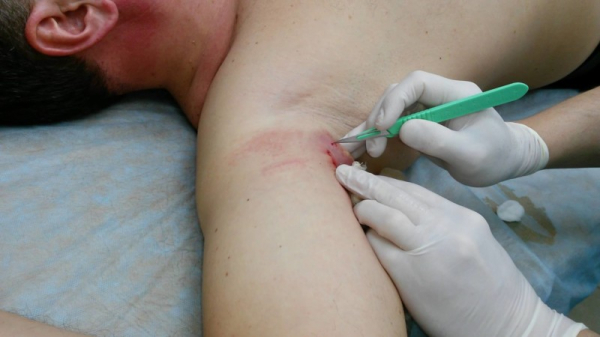
Обычно заболевание протекает в легкой форме и проходит самостоятельно. Но для исключения возможных рецидивов, переходу болезни в хроническую форму при возникновении узелковых образований следует обратиться за консультацией к специалисту.
При отсутствии лечения осложнение гидраденита может проявиться в виде развития абсцесса, сепсиса, лимфаденита (воспаление лимфатических узлов), флегмоны (гнойное воспаление без четких границ).
Профилактические меры
Для исключения риска возникновения заболевания необходимо придерживаться некоторых правил:
- Регулярно соблюдать правила личной гигиены.
- Обрабатывать потовые железы специальными дезинфицирующими растворами.
- Удалять волос в области подмышек без нарушения целостности кожи (использовать только индивидуальные бритвенные принадлежности).
- Вести здоровый и активный образ жизни.
- Укреплять иммунитет.
- Носить одежду соответствующую погодным условиям и не стесняющую движений.
- Поддерживать стабильную массу тела.
- Соблюдать режим питания и отдыха.
Необходимо помнить, что гигиенические мероприятия – залог успеха в борьбе с гнойными заболеваниями кожи.














Leave a comment